| [Accueil] |
|
ðVoir aussi : Histoire de l'épilepsie, quatrième partie.
epilambanein = saisir
En matière d'épilepsie, il y a une certaine CONFUSION dans les esprits. Ceci est dû au fait que le mot épilepsie est utilisé à la fois pour décrire un événement : la "crise d'épilepsie" et une maladie qui est le résultat de la répétition de ces crises. Bien plus, le même mot désigne les épilepsies "maladies", c'est à dire autonomes, "essentielles" ou "primitives", et les épilepsies dites "secondaires", qui ne sont que le reflet d'une maladie ou agression du cerveau. Cela devient encore plus confus si l'on sait que l'épilepsie secondaire à une lésion survient plus volontiers s'il existe un terrain génétique prédisposé à présenter des crises : ainsi, dans le cadre des épilepsies post traumatiques et des convulsions fébriles infantiles trouve-t-on souvent un "trait épileptique" dans la famille. C'est ainsi qu'existe une classification des CRISES d'épilepsie (généralisée, focale...) et des MALADIES EPILEPTIQUES (généralisée primaire, partielle primaire...); une épilepsie secondaire à une tumeur cérébrale peut donc présenter des manifestations de crises sous des formes variées (crises généralisées, crises partielles, crises partielles secondairement généralisées...)
A. GENERALITES
L'épilepsie est un phénomène CORTICAL. Ceci la différencie fondamentalement d'autres phénomènes neurologiques paroxystiques qui ne sont pas en rapport avec un trouble du fonctionnement des neurones de l'écorce cérébrale.
De l'antiquité jusqu'au milieu du XIXème siècle (GALIEN - 175 / ESQUIROL - 1838) on admettait que les épilepsies pouvaient être la mise en jeu directe ou indirecte du cerveau.
- Directe : encombrement de la circulation des humeurs naturelles dans les ventricules cérébraux (épilepsie centrale ou idiopathique 'idios' = propre).
- accumulation dans les ventricules d'humeurs peccantes provenant d'organes étrangers au cerveau mais en sympathie avec lui : épilepsies sympathiques ou centripédales : épilepsie sympathique digestive, sanguine (excès alcooliques, suppression des règles, hémorroïdes), lymphatiques (chlorose), vénérienne,...
XIXème siècle : épilepsies 'fonctionnelles', 'génuines', 'communes', 'centrales' indépendantes de toute lésion ; épilepsies 'lésionnelles', 'structurales', 'symptomatiques', 'partielles'.
1950-1960 : Classification en généralisées primaires et partielles.
Actuellement :
- généralisées primaires ou secondaires
- partielles primaires ou secondaires.
Postulat de TISSOT (Traité de l'Epilepsie 1772) : pour faire une crise il faut 1°- une DISPOSITION 2°- une CAUSE D'IRRITATION.
B. CE QUI N'EST PAS DE L'EPILEPSIE
En principe, une crise d'épilepsie étant un phénomène entraînant des anomalies fonctionnelles du Cortex Cérébral, il existe des anomalies EEG confirmant la crise. Néanmoins, près de 50 % des épileptiques gardent un EEG normal tout au long de leur maladie.
Les syncopes (vaso-vagales, cardiaques,...)
Les crises d'hystérie
Les accidents vasculaires cérébraux avec perte de connaissance (surtout vertébro-basilaires)
Certaines migraines
C. LES EPILEPSIES PRIMAIRES
1. Les Epilepsies Généralisées primaires
a. Définition
Début presque exclusivement dans l'enfance et l'adolescence
Décharges EEG d'emblée généralisées (pendant la crise on voit surtout des artéfacts d'Electromyogramme).
Examen clinique et Scanographique normaux.
EEG intercritique à rythmes de fond normaux. Paroxysmes déclenchés par les activations.
Absence d'antécédents de souffrance cérébrale
Bonne réponse aux traitements.
b. Types de crises
- Grand mal
Crises généralisées d'emblée suivant la séquence classique : début sans prodrome ("aura"), chute d'emblée avec raideur (phase tonique), entraînant apnée et donc cyanose. Durant cette phase il existe une activité paroxystique synchrone de tout le cortex cérébral. Puis apparaît une phase où alternent des périodes de contraction et des périodes de relâchement (phase clonique). Les mécanismes spontanés de freinage cérébraux (substance réticulée) entraînent ensuite un "coma" profond durant lequel le malade, hypotonique, ronfle (phase stertoreuse). Enfin, le malade se réveille et présente une amnésie totale de l'épisode.
S'il avait la langue entre les dents il peut s'être mordu. S'il avait la vessie pleine, il peut avoir perdu ses urines.
La durée totale d'une crise ne dépasse guère quelques minutes. La phase tonique initiale quelques secondes seulement.
- Petit mal (absences)
Les absences type petit mal sont des suspensions brèves (quelques secondes) et totales de la conscience sans chute. Pendant l'absence, l'enfant est totalement coupé du monde : il ne comprend rien, reste figé, suspend le geste en cours. Les absences ne sont gênantes qu'en raison de leur fréquence... quelquefois plusieurs dizaines par heure ce qui peut avoir des conséquences très graves sur l'apprentissage scolaire.
- Petit mal (myoclonique)
Ce type de petit mal moins fréquents se traduit par des accès de secousses myocloniques volontiers déclenchées par la lumière.
c. Physiopathologie
Penfield & Jasper (1954) : recherche du 'Centrencéphale'
Recherche de 'PaceMaker sous-cortical' (Bancaud & Talairach, Naquet,...)
Gloor 1979 : Théorie 'cortico-réticulaire' : cortex hyperexcitable et rôle déclenchant des structures mésencéphalo-diencéphaliques. Excitation = pointe, inhibition = onde.
2. Les Epilepsies partielles primaires
a. Définition
Début exclusivement dans l'enfance et l'adolescence
Décharge EEG focalisée
Clinique en Scanner normaux
Absence d'antécédents de souffrance. grande fréquence des antécédents familiaux convulsifs.
Bonne réponse thérapeutique. Pronostic bénin.
b. Types
- Epilepsie à pointes centrales (1958 NAYRAC et BEAUSSART 1958 / GIBBS 1958)
- Epilepsie à foyer occipito-pariéto-temporal souvent bilatéral : crise visuelle, convulsions hémicloniques, automatismes psychomoteurs. Accès migraineux 1/3 des cas.
- Foyer temporal moyen (Dalla Bernardina) : crises complexes affectives, terreur.
- foyer pariétal (De Marco & Tassinari) pointes évoquées par percussion de la sole plantaire de certains enfants.
- Foyers EEG multiples.
c. Physiopathologie
- Lésion ? ... mais caractère fluctuant des anomalies.
- Déafférentation (Beaumanoir 1981) par analogie aux pointes occipitales des enfants non voyants.
- Hyperexcitabilité fonctionnelle dépendante des périodes d'acquisitions + prédisposition. (1/3 des cas = présence de pointe-ondes généralisées)
D. LES EPILEPSIES SECONDAIRES
1. Généralisées secondaires
a. Définition
Survenue dans l'enfance.
Arriération ou détérioration mentale
Résistance aux traitements
Pronostic grave.
b. Types
- Secondaires à une encéphalopathie spécifique (Maladie de Lafora, Céroide-Lipofuscinoses,...)
- Encéphalopathie non spécifique : Lennox-Gastaut, syndrome de West (hypsarythmie)
2. Partielles secondaires
Leur expression dépend à la fois de la lésion causale et de sa topographie. Il en est de même du pronostic.
Causes parmi les plus fréquentes : épilepsie post traumatique (cicatrice), épilepsies tumorales.
E. TRAITEMENTS DE L'EPILEPSIE
1. Tableau 1 : Posologies
Traitements antiépileptiques
DOSE/JOUR DEMI-VIE EQUILIBRETAUX THERAPEUTIQUE
GARDENAL 2-4 mg/kg 96+-12H A 15-21 J A 43-66 µM/L 20-70 H E 5-15 J E
MYSOLINE 10-20 mg/kg 3-12 H 2-3 J
DIHYDAN 3-5 mg/kg A 12-42 H A 4-10 J 39-71 µM/L 5-10 mg/kg E 2-20 H E
TEGRETOL 10 mg/kg 8-26 H 3 J 21-33 µM/L
DEPAKINE 30 mg/kg 8-15 H 2 J 420-625 µM/L
TRIMETHADIONE 10-30 mg/kg ? ? ?
ZARONTIN 20 mg/kg 60 H A/30 H E 4-8 J 40-100 mg/L
RIVOTRIL 0.10-0.15 mg 20-48 H 4-8 J 0.02-0.07 mg/L
URBANYL 0.5-1 mg/kg 50 H 10 J 0.8-1.2 mg/L
SABRIL * 30-40 mg/kg A 5-8 H 1 J dosage inutile 50-100 mg/kg E
NEURONTIN * 1600 à 2400 mg A dosage inutile
LAMICTAL * 100 à 200 mg/ j A dosage inutile
* le dosage du SABRIL (Vigabatrin) est inutile car son mode d'action est différent. En effet, il provoque une élévation du taux de GABA (neuromédiateur inhibiteur) dans le cerveau, en détruisant l'enzyme de dégradation de ce neuromédiateur (destructeur de la GABA-transaminase). DE MEME LE NEURONTIN ET LE LAMICTAL N'ONT PAS DE DOSAGE SANGUIN. CES NOUVEAUX ANTI-EPILEPTIQUES SONT RELATIVEMENT CHERS. LE TRILEPTAL EST UN DERIVE DU TEGRETOL QUI A MOINS D’INTERACTIONS AU NIVEAU DU METABOLISME HEPATIQUE.
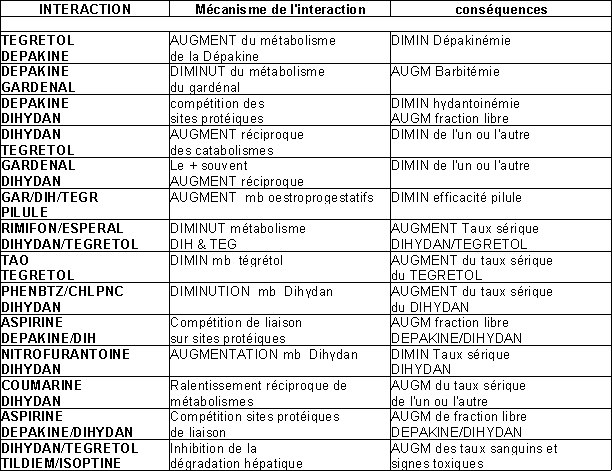
2. Tableau 2 : Interactions
Médicaments antiépileptiques Interactions entre-eux et avec certains autres traitements
3. Traitement : principes
- Toujours préférer une monothérapie au début :
Epilepsie généralisée primaire : Dépakine ?
Petit mal rebelle : Zarontin, Lamictal
Epilepsie généralisée secondaire : difficiles associations (benzodiazépines)
Epilepsies partielles simples : Dépakine, Tégrétol, Dihydan
Epilepsie partielle complexe : Tegrétol
Syndrome de West = corticoïdes
L’utilisation des anti-épileptiques de nouvelle génération se fait en principe en seconde intention en raison de leur coût élevé.
- Traitement de l'état de grand mal
Association de :
anticonvulsivants injectables : Valium ou Rivotril / Pentothal / Dihydan / Dépakine injectable
anti-oédémateux = synacthène ou corticoïdes
éventuellement traitements étiologiques
Traitements adjuvants : maintenir la volémie, le rythme cardiaque, l'équilibre ionique et acido-basique (tout déséquilibre aggravant les crises)
4. Traitement : quand ne pas traiter ?
Quand la fréquence des crises est trop faible
Quand les crises de l'enfance sont manifestement bénignes (EPR)
Quand il s'agit de crises liées à un facteur extra-cérébral (alcool)
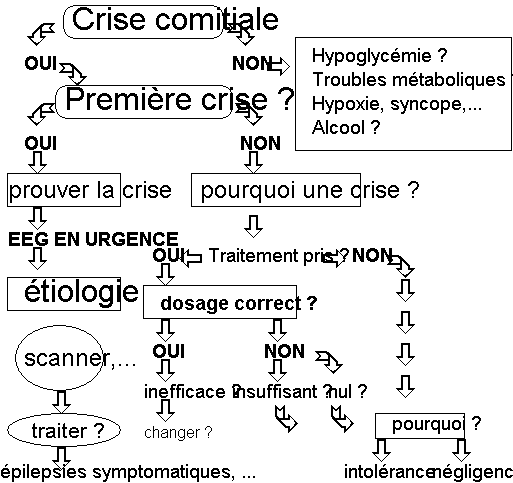
Démarche devant une crise d'épilepsie
F. LES SOINS INFIRMIERS
Les crises d'épilepsie isolées ne nécessitent qu'une description : le temps d'arriver, la crise est finie. Authentifier une crise dépend de la qualité des témoins (simulations et hystérie...)
Prévoir éventuellement les examens complémentaires (EEG/scanner) nécessaires pour PROUVER la crise et en DEFINIR L'ETIOLOGIE.
Les crises répétées peuvent justifier la prescription de benzodiazépines qui sont d'action rapide.
L'état de grand mal est une urgence médicale nécessitant une réanimation appropriée.
|
|||